El modelo nacional de seguro de salud combina diferentes aspectos del modelo Beveridge y del modelo Bismarck. Primero, al igual que el modelo Beveridge, el gobierno actúa como el pagador único para los procedimientos médicos. Sin embargo, al igual que el modelo Bismarck, los proveedores son privados.
El modelo nacional de seguro de salud está impulsado por proveedores privados, pero los pagos provienen de un programa de seguro administrado por el gobierno que cada ciudadano paga. Esencialmente, el modelo nacional de seguro de salud es un seguro universal que no obtiene ganancias ni niega las reclamaciones.
Dado que no hay necesidad de marketing, no hay motivo financiero para negar las afirmaciones y no se preocupe por las ganancias, es más barato y mucho más simple navegar. Este equilibrio entre privado y público brinda a los hospitales y proveedores más libertad sin la frustrante complejidad de los planes y pólizas de seguros.
La crítica principal del modelo nacional de seguro de salud es el potencial de largas listas de espera y demoras en el tratamiento, que se consideran un problema grave de la política de salud.
Utilizado por Canadá, Taiwán y Corea del Sur, y similar a Medicare en los Estados Unidos
El modelo de bolsillo es el modelo más común en áreas menos desarrolladas y países donde no hay suficientes recursos financieros para crear un sistema médico como los tres modelos anteriores.
En este modelo, los pacientes deben pagar sus procedimientos de su bolsillo. La realidad es que los ricos obtienen atención médica profesional y los pobres no lo hacen, a menos que de alguna manera puedan obtener suficiente dinero para pagarla. La atención médica todavía está impulsada por los ingresos.
¿Cómo se clasifica el estado de salud?
Como parte de su declaración de tarea, se le pidió al comité que revisara el estado de las disparidades de salud en los Estados Unidos y explore las condiciones subyacentes y las causas fundamentales que contribuyen a las desigualdades de salud y la naturaleza interdependiente de los factores que los crean (extraídos de existentes Literatura y síntesis sobre disparidades de salud y desigualdades de salud). En este capítulo, el comité revisa el estado de las disparidades de salud en los Estados Unidos por raza y etnia, género, orientación sexual e identidad de género y estado de discapacidad, destacando las poblaciones que se ven desproporcionadamente afectadas por la inequidad. Además, este capítulo resume los datos relacionados con los veteranos militares, así como las diferencias rurales versus el área urbana. El comité se basó en literatura existente, revisiones integrales (AHRQ, 2016; NCHS, 2016) y estudios recientes. En los capítulos 2 y 3, el informe presenta ejemplos de comunidades que están tomando medidas para abordar las causas fundamentales de la inequidad de la salud. Estos breves ejemplos están destinados a ser ilustrativos del trabajo realizado por las comunidades de todo el país. En el Capítulo 5, el informe analiza más profundamente nueve ejemplos de soluciones impulsadas por la comunidad para promover la equidad en salud.
Para los fines de este informe, las disparidades de salud son diferencias que existen entre grupos de población específicos en los Estados Unidos en el logro del potencial de salud total que pueden medirse por diferencias en la incidencia, prevalencia, mortalidad, carga de enfermedades y otras afecciones de salud adversas (NIH, 2014). Si bien el término disparidades a menudo se usa o interpreta para reflejar las diferencias entre los grupos raciales o étnicos, las disparidades también pueden existir en muchas otras dimensiones, como género, orientación sexual, edad, estado de discapacidad, estado socioeconómico y ubicación geográfica. Según Healthy People 2022, todos estos factores, además de la raza y el origen étnico, dan forma a la capacidad de un individuo para lograr una salud óptima (Healthy People 2022, 2016). De hecho, la evidencia existente sobre disparidades de salud revela resultados de salud diferenciales en todos los grupos de identidad antes mencionados. Las disparidades de salud pueden provenir de las desigualdades de salud: diferencias sistemáticas en la salud de grupos y comunidades que ocupan posiciones desiguales en la sociedad que son evitables e injustas (Graham, 2004). Estos son el tipo de disparidades que se reflejan en el cargo del comité y que se abordarán por el resto de este informe. En esta sección, describimos las disparidades de salud que afectan a las poblaciones en múltiples dimensiones.
La raza y el origen étnico son categorías socialmente construidas que tienen efectos tangibles en la vida de las personas que se definen por cómo se percibe a uno mismo y cómo uno es percibido por otros. Es importante reconocer la construcción social (es decir, creada a partir de percepciones sociales prevalecientes, políticas históricas y prácticas) de los conceptos de raza y etnia porque tiene implicaciones sobre cómo las medidas de raza se han utilizado y cambiado con el tiempo. Además, el concepto de raza es complejo, con una rica historia de debate científico y filosófico sobre la naturaleza de la raza (James, 2016). Las disparidades raciales y étnicas son posiblemente las desigualdades más obstinadas en la salud en el tiempo, a pesar de los muchos avances que se han hecho para mejorar la salud en los Estados Unidos. Además, la raza y el origen étnico son factores extremadamente destacados al examinar la inequidad de la salud (Bell y Lee, 2011; Smedley et al., 2008; Williams et al., 2010). Por lo tanto, las soluciones para la equidad de la salud deben tener en cuenta el contexto social, político e histórico de la raza y el origen étnico en este país.
Los criterios que las personas usan para clasificarse a sí mismos y a otros de manera racial y étnica y las actitudes que las personas tienen sobre la raza y el origen étnico han cambiado significativamente a principios del siglo XXI. Según la Oficina del Censo de EE. UU., El 37.9 por ciento de la población fue identificado como minorías raciales o étnicas en 2014 (NCHS, 2016). Las poblaciones de «minorías», que ya constituyen mayorías en algunas ciudades y estados (por ejemplo, California), se convertirán en la mayoría en todo el país dentro de los 30 años. Para el año 2044, representarán más de la mitad de la población total de los EE. UU., Y para 2060, casi uno de cada cinco de la población total del país nacerá en el extranjero (Colby y Ortman, 2014).
¿Cómo podemos clasificar el estado de salud?
La prioridad de la preservación de la salud y la prevención de la enfermedad para el tratamiento de la enfermedad es clara. Durante años, se han realizado numerosos estudios con diversos objetivos en relación con la clasificación de los estados de salud en función de algunos sistemas de clasificación para determinar el nivel de salud entre los diferentes grupos de personas. Sin embargo, se cree que la necesidad de clasificar las intervenciones surgió por primera vez en 1971, el estudio de fuentes médicas antiguas resulta en obtener algunas cosas interesantes. Este estudio realizado a través del método de investigación cualitativa sobre «reventa fi hefzossehhat» escrito por Galen, discute sobre el punto de vista de Galen sobre la clasificación de los estados de salud.
La prioridad de la preservación de la salud y la prevención de la enfermedad para el tratamiento de la enfermedad es clara y existen numerosos estudios sobre los parámetros que afectan la vida sana (1-4). Los investigadores intentan encontrar cada factor que pueda afectar la salud y también la calidad de vida dentro de diferentes grupos de personas; Por ejemplo, Khodaverdi et al. estudió sobre la relación entre la calidad de vida relacionada con la salud (CVRS), la capacidad motor y el estado de peso en los niños (5); y Pipat Luksamijarulkul explicó algunos parámetros que pueden considerarse como «riesgos» para la salud (6). Además, durante los años, se han realizado numerosos estudios con diversos objetivos en relación con la clasificación de los estados de salud en función de algunos sistemas de clasificación para determinar el nivel de salud entre los diferentes grupos de personas (7-12).
Algunos sistemas importantes para la clasificación de los estados de salud incluyen la familia de clasificaciones internacionales de la Organización Mundial de la Salud (Who-Fic) (13) y el sistema de clasificación y medición para la salud funcional (Vuellos) (14). Quien ha desarrollado dos clasificaciones de referencia, que pueden usarse para describir el estado de salud de una persona en un momento particular (13). Las enfermedades y otros problemas de salud relacionados se clasifican en la décima revisión de la clasificación internacional de enfermedades (ICD-10) (13, 15); El funcionamiento y la discapacidad se clasifican por separado en la clasificación internacional de funcionamiento, discapacidad y salud (ICF) (13, 15). La clasificación internacional de intervenciones de salud (ICHI) está en desarrollo (13). Camames es una herramienta genérica desarrollada por el Análisis de Salud y el Grupo de Medición de Estadísticas de Canadá para cuantificar la calidad de vida relacionada con la salud asociada con enfermedades y lesiones. Este sistema permite una descripción comparable y la clasificación de los estados de salud que cubren una amplia gama de niveles y síntomas de gravedad. Se utiliza para comparar el impacto de la enfermedad o las lesiones en una población, el monitoreo de la salud de la población a lo largo del tiempo e identificar las disparidades entre los grupos sociodemográficos (14). Sin embargo, se cree que, la necesidad de clasificar las intervenciones surgió por primera vez en 1971 solo para procedimientos quirúrgicos y luego, para otros sujetos en medicina sobre 1989 (13), el estudio de fuentes médicas antiguas resulta en obtener algunas cosas interesantes. Uno de estos datos interesantes es el punto de vista de Galen sobre la clasificación de los estados de salud. Galen (129–210 dC), alumno de Hipócrates, fue un famoso médico antiguo que escribió algunos libros y conferencias en medicina, algunos de los cuales han sido traducidos al inglés. George Rosen ha recomendado la higiene de Galen a todos los trabajadores de salud pública (16).
Este estudio analiza sobre el punto de vista de Galen sobre la clasificación de los estados de salud.
¿Cómo se considera el estado de salud?
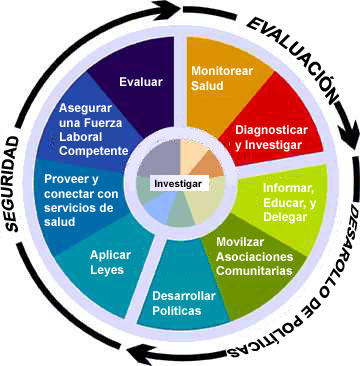
Los estados y sus subdivisiones locales conservan la responsabilidad principal de la salud en virtud de la Constitución de los EE. UU. identificar individuos y grupos que tengan condiciones de importancia a la salud pública con pruebas, informes y notificación de pareja; proporcionar una amplia gama de servicios de prevención, como asesoramiento y educación; y ayudar a asegurar el acceso a servicios de atención médica de alta calidad para poblaciones pobres y vulnerables. Los gobiernos estatales y locales también participan en una amplia gama de actividades regulatorias. Buscan asegurarse de que las empresas se realicen de manera segura y sanitaria (a través de la institución de medidas, como inspecciones, licencias y reducciones de molestias) y que las personas no participan en un comportamiento excesivamente riesgoso ni representan un peligro para los demás (a través de la Provisión de servicios como vacunas, terapia observada directamente y aislamiento), y supervisa la calidad de la atención médica proporcionada en los sectores público y privado.
Aunque su estado legal varía, los gobiernos tribales tienen una soberanía única y derecho a la autodeterminación que a menudo se basa en los tratados con el gobierno federal. Según estos tratados, el gobierno federal tiene la obligación de proporcionar a las tribus ciertos servicios, incluidos los servicios relacionados con la salud. Además, los indios estadounidenses y los nativos de Alaska son elegibles como ciudadanos individuales para participar en programas de salud estatales. Sin embargo, en algunos casos, las relaciones tribales-estado son tensas, y a menudo existen malentendidos sobre las responsabilidades relativas de los estados y las tribus para el financiamiento de la atención médica y los servicios de salud pública basados en la población. Hasta mediados de la década de 1970, el gobierno federal proporcionó directamente servicios de atención médica a los indios estadounidenses que viven en reservas y a los nativos de Alaska que viven en aldeas a través del Servicio de Salud de la India (IHS), una agencia dentro de DHHS. En 1975, la Ley de Asistencia a la Educación y Autodeterminación de la India (P.L. 93–638) estableció otras dos opciones para obtener estos servicios: (1) los gobiernos tribales pueden contratar con IHS para proporcionar los servicios o (2) control administrativo, operación y y y y Los fondos para los servicios pueden transferirse a un gobierno tribal (IHS, 2001c). A mediados de la década de 1970, la legislación también autorizó los servicios de salud de financiación para los indios estadounidenses que viven en áreas urbanas.2 La operación de los programas IHS depende de las asignaciones discrecionales anuales, que generalmente se consideran inadecuadas (Noren et al., 1998; IHS, 2001a). Algunas tribus pueden complementar la financiación de IHS, pero muchas no pueden. Muchas tribus tienen directores de salud y operan programas extensos de salud pública que incluyen educación ambiental y educación en salud comunitaria, así como servicios curativos y preventivos directos.
El gobierno federal actúa en seis áreas principales relacionadas con la salud de la población: (1) formación de políticas, (2) financiamiento, (3) protección de la salud pública, (4) recopilar y difundir información sobre los sistemas de prestación de salud y atención médica de los EE. UU., (5) Desarrollo de capacidades para la salud de la población y (6) gestión directa de los servicios (Boufford y Lee, 2001). Durante la mayor parte de su historia, la Corte Suprema de los Estados Unidos ha otorgado al gobierno federal amplios poderes bajo la Constitución para proteger la salud y la seguridad del público. Bajo el poder de «regular el comercio». . . Entre varios estados ”y otros poderes constitucionales, el gobierno federal actúa en áreas como la protección del medio ambiente, la salud y la seguridad ocupacional, y la pureza de alimentos y drogas (Gostin, 2000). El gobierno federal puede establecer condiciones en el gasto de fondos federales (por ejemplo, requiere la adopción de una edad mínima de 21 años para el consumo legal de bebidas alcohólicas para recibir fondos de carreteras de ayuda federal), productos fiscales cuyo uso resulta en un comportamiento de riesgo (por ejemplo, cigarrillos, cigarrillos ), reduzca los impuestos para los comportamientos socialmente deseables (por ejemplo, para la provisión voluntaria del empleador de atención médica) y regule a personas y empresas cuyas actividades pueden afectar el comercio interestatal (por ejemplo, fabricantes de productos farmacéuticos y vacunas para que sean seguras y efectivas).
¿Cómo son los estados de salud?
Predijimos la cantidad de mejora del resultado de la salud que cualquier estado podría lograr si pudiera alcanzar el nivel más alto de determinantes de salud clave que cualquier estado individual ya ha logrado.
Utilizando datos secundarios a nivel del condado sobre determinantes de salud modificables y no modificables de 1994 a 2003, utilizamos el análisis de regresión para predecir las tasas de mortalidad estatales ajustadas a la edad en 2000 para aquellos menores de 75 años, bajo el escenario de la mortalidad «ideal» de cada estado si Ese estado tenía el mejor nivel observado entre todos los estados de determinantes modificables.
Encontramos una variación considerable en la mejora predicha en los estados. Se predijo que el estado con la mortalidad basal más baja, New Hampshire, mejorará en un 23% a una tasa de mortalidad de 250 por cada 100,000 población si New Hampshire tenía el perfil más favorable de determinantes de salud modificables. Sin embargo, West Virginia, con una línea de base mucho más alta, se predeciría que mejorará más, en un 46% a 254 por cada 100,000 población. Los estados individuales variaron en el patrón de variables modificables específicas asociadas con su mejora predicha.
Los resultados respaldan la afirmación de que la mejora de la salud requiere inversión en tres categorías principales: atención médica, cambio de comportamiento y factores socioeconómicos. Diferentes estados requerirán diferentes carteras de inversión dependiendo de su patrón de determinantes modificables y no modificables.
¿Cómo es el estado de salud?
Este tema de los derechos humanos se centra en los derechos de salud y salud, destacando algunas de las disparidades extremas que existen para millones de personas que viven en los Estados Unidos debido a la falta de atención médica y derechos de salud y haciendo algunas recomendaciones para lo que podemos hacer. Como señalan estos artículos, en contraste con muchos otros países, Estados Unidos no reconoce un derecho constitucional o legal a la salud o la atención médica (a menos que esté en prisión). Sin embargo, esto no significa que no hay leyes que establezcan algunos derechos para la cobertura de salud.
- De Khiara M. Bridges: es menos probable que las personas de color reciban un cuidado cardíaco apropiado, reciban diálisis o trasplantes renales, o reciben los mejores tratamientos para accidente cerebrovascular, cáncer o SIDA.
- De Mary Smith: El financiamiento del Servicio de Salud de la India necesitaría casi duplicarse para igualar el nivel de atención brindada a los prisioneros federales.
- De Erika Ziller y Andrew Coburn: la tasa de mortalidad para los blancos de la clase trabajadora rural está aumentando, impulsada por «muertes por desesperación» del suicidio, la enfermedad hepática y el envenenamiento accidental, en particular de los opioides y otras sobredosis de drogas.
- De Gretchen Borchelt: las mujeres necesitan más atención médica, pero es más probable que sean pobres y renuncien rutinariamente a la atención necesaria o luchen con las deudas médicas.
¿Qué ha estado sucediendo para abordar las disparidades como estas? Los artículos identifican tres cambios notables en los últimos 10 años. Primero, la Ley de Cuidado de Salud a Bajo Precio (ACA): el avance más significativo hacia la cobertura de salud universal en los Estados Unidos desde la aprobación de Medicare y Medicaid hace más de 50 años. La ACA requiere que la mayoría de las personas tengan un seguro de salud, brinden apoyos de primas para ayudar a las personas de ingresos bajos y medianos a comprar un seguro, prohíbe a las aseguradoras de salud rechazar la cobertura en función de cosas como las condiciones preexistentes y expande Medicaid a personas con ingresos por debajo del 138 por ciento del nivel federal de pobreza (principalmente adultos sin hijos que no están embarazadas o elegibles para Medicare). Después de implementar la ACA, la tasa de no asegurada cayó del 16 por ciento en 2010 al 9 por ciento en 2016. En aquellos estados que ocupan la expansión, el acceso a la salud y la utilización de Medicaid mejoraron en todos los ámbitos; Las deudas médicas disminuyeron; La atención del hospital no compensada disminuyó drásticamente; Los hospitales rurales recuperaron la base; y los trabajos fueron creados dentro y fuera del campo de la atención médica. Como señala Timothy Stoltzfus Jost, la ACA amplió los beneficios para el quintil inferior de la población, financiado considerablemente por impuestos sobre los estadounidenses y corporaciones más ricos (un régimen que probablemente se debilitará por los recortes de impuestos de 2017).
En segundo lugar, hubo una creciente conciencia de los determinantes sociales de la salud: el reconocimiento de que la atención clínica no puede hacerlo solo porque los factores sociales, ambientales y económicos complejos y superpuestos afectan la salud. La discusión de Mariam K. Ahmed sobre la crisis nutricional en las comunidades desatendidas ilustra esto, identificando cinco factores determinantes para la obesidad: inseguridad alimentaria, desiertos alimentarios, pantanos alimentarios, movilidad y educación nutricional. Khiara M. Bridges cita enfoques de manejo de la población para la atención de la diabetes que, junto con mejoras en la atención clínica, han resultado en una rápida disminución de la insuficiencia renal por diabetes en los nativos americanos, que alguna vez experimentaron la tasa más alta de cualquier raza.
En tercer lugar, existe un reconocimiento creciente de que los sesgos implícitos (inconscientemente sostenidos) afectan la calidad de la atención. La Academia Nacional de Medicina ha señalado que «las minorías raciales y étnicas reciben atención médica de menor calidad que las personas blancas, incluso cuando el estado del seguro, los ingresos, la edad y la gravedad de las condiciones son comparables». El artículo de Khiara M. Bridges señala que existen sesgos implícitos en la población general y entre los proveedores de atención médica, y afectan nuestra salud.
¿Cuáles son los estados de salud de un paciente?
El estado médico es un término utilizado para describir el estado de salud o la condición de un hospital hospitalario. El término se usa más comúnmente en la información dada a los medios de comunicación, y rara vez es utilizado como una descripción clínica por los médicos.
Se pueden informar dos aspectos del estado del paciente. El primer aspecto es el estado actual del paciente, que puede informarse como «bueno» o «grave», por ejemplo. En segundo lugar, se puede informar el pronóstico a corto plazo del paciente. Los ejemplos incluyen que el paciente está mejorando o empeorando. Si no se espera un cambio inmediato, el término establo se usa con frecuencia como calificador para denotar condiciones en las que un paciente tiene signos vitales estables. [1]
Se puede usar una amplia gama de términos para describir la condición de un paciente en los Estados Unidos. La American Hospital Association aconseja a los médicos que usen las siguientes condiciones de una palabra para describir la condición de un paciente a aquellos que preguntan, incluidos los medios de comunicación. [2]
¿Qué es estar en estado reservado?
Muchas culturas tienden a favorecer a aquellos que son más extrovertidos y, por lo tanto, ser reservados a menudo se ve como un rasgo de personalidad negativo. Si alguien está callado y reservado debido a sus inseguridades y falta de confianza, entonces esto puede ser algo que debe abordarse y mejorarse.
Si una persona reservada trabaja en un trabajo que requiere muchas redes o estar en lugares llenos de gente, esto puede ser agotador para ellos. Del mismo modo, es menos probable que funcionen como miembro de un equipo, especialmente si no prestan atención a las redes y la construcción de relaciones con los compañeros de trabajo.
Estar reservado puede tener múltiples beneficios y las personas pueden prosperar en la vida con este rasgo de personalidad. Aquellos con personalidades reservadas saben que prefieren dar información en las conversaciones cuando sienten que es necesario o útil. No les gusta perder el tiempo con la charla que no tiene un propósito. Esto puede significar que cuando alguien reservado habla, es más probable que otros escuchen y valoren su aporte.
Si bien puede haber algunos trabajos que no son adecuados para las personas reservadas, como aquellos donde el trabajo en equipo y las redes son importantes, hay muchos trabajos donde las personas reservadas pueden prosperar donde las personas no conservadas a menudo no lo hacen tan bien. Algunos trabajos incluyen programación, contabilidad, escritura e investigación.
Algunos lugares de trabajo en realidad prefieren contratar personas reservadas, ya que es más probable que se mantengan enfocados en sus tareas y continúen con el trabajo, en lugar de perder el tiempo charlando con otros. También es más probable que se mantengan leales a la empresa a medida que pasa el tiempo. Además, analizarán cuidadosamente sus tareas antes de continuar o tomar decisiones, y a menudo evitarán cualquier drama en el lugar de trabajo.
Artículos Relacionados: